Бешенство
| Бешенство | |
|---|---|
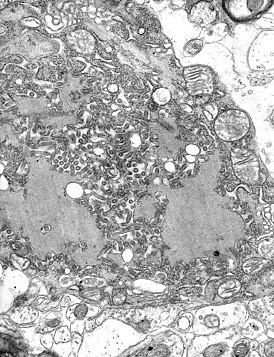 Электронная микрофотография вируса бешенства, на фотографии также видны тельца Бабеша-Негри | |
| МКБ-10 | A82. |
| МКБ-10-КМ | A82.9, A82, A82.1 и A82.0 |
| МКБ-9 | 071 |
| МКБ-9-КМ | 071 |
| DiseasesDB | 11148 |
| MedlinePlus | 001334 |
| eMedicine | med/1374 |
| MeSH | D011818 и D011818 |
Бе́шенство (другое название — рабиес (лат. rabies), устаревшие — водобоязнь, гидрофобия (греч. γιδόρ — «вода» и греч. φόβος — «страх, боязнь»)) — природно-очаговое особо опасное смертельное инфекционное заболевание, вызываемое вирусом бешенства Rabies virus, включённым в род Lyssavirus семейства Rhabdoviridae.
Передаётся со слюной при укусе больным животным. Затем, распространяясь по нервным путям, вирус достигает слюнных желёз, нервных клеток коры головного мозга, гиппокампа, бульбарных центров и, поражая их, вызывает тяжёлые нарушения, приводящие к гибели.
Название болезни происходит от слова «бес», потому что в древности считалось, что причиной заболевания является одержимость злыми ду́хами. Латинское название «rabies» имеет ту же этимологию.
Содержание
Патогенез
Вирус неустойчив к внешней среде — погибает при нагревании до 56 °C за 15 минут, при кипячении — за 2 минуты. Чувствителен к ультрафиолетовым и прямым солнечным лучам, к этанолу и ко многим дезинфектантам. Однако устойчив к низким температурам и фенолу.
Вирус размножается в нервных клетках организма, образуя тельца Бабеша-Негри. Экземпляры вируса переносятся через аксоны нейронов со скоростью приблизительно 3 мм в час. Достигая спинного и головного мозга, они вызывают менингоэнцефалит. В нервной системе вирус вызывает воспалительные, дистрофические и некротические изменения. Гибель животных и человека наступает вследствие асфиксии и остановки сердца..
История
В древнегреческой мифологии было божество, являющееся персонификацией бешенства и безумия — Лисса (др.-греч. Λύσσα «бешенство» от λύκος, «волк»; ср. Rabies lyssavirus — вирус бешенства). В древнегреческой литературе состояние боевого исступления обозначалось словом λύσσα, то есть «ярость воителя, который благодаря ей становится неуязвимым и уподобляется волку или псу». В «Илиаде» слово λύσσα и его производные употреблено несколько раз. Так, Тевкр Теламонид по отношению к Гектору говорит: «Только вот бешеной этой собаки никак не убью я!» (Илиада VIII, 299).
Бешенство собак описано Демокритом в V веке до н. э., а Корнелий Цельс в I веке нашей эры, описав аналогичное заболевание у человека, назвал его гидрофобией, или водобоязнью. Он уже указал на то, что человек заражается от собак во время укуса, и рекомендовал прижигать раны для уничтожения яда на их поверхности.
Во Франции и Бельгии люди, пострадавшие от укусов животных, совершали паломничество к могиле Святого Юбера (Святой Губерт), который традиционно почитается как покровитель охотников. Считалось, что ниточка от его епитрахили спасала от бешенства.
Крупная эпизоотия бешенства среди собак и волков отмечалась в 1271 году в Германии, в 1500 году — в Бельгии и Испании, а в 1590 году — среди волков во Франции. С ростом городов все более широкое распространение стали получать эпизоотии городского типа. В течение XVIII и XIX веков эпизоотии среди собак прокатились мощной волной почти через все страны Европы, Америки, Азии и Африки, достигая особого размаха в столичных городах. Так, на Париж приходилась одна треть всей заболеваемости во Франции. На Москву и Петербург — соответственно 50 и 80 процентов заболеваемости в этих губерниях.
В июле 1885 года Луи Пастер успешно разработал вакцину против бешенства. Выделить возбудителя бешенства он не смог, но ему удалось установить, что наиболее надёжный способ заражения лабораторных животных — введение заразного материала (слюны больных животных) непосредственно в мозг. Уже в 1883 году Пастеру удаётся создать экспериментальную модель бешенства у лабораторных кроликов путём непосредственного впрыскивания взвеси заражённого кроличьего мозга под черепную коробку здоровому животному. Пастер культивировал возбудителя бешенства в мозге кролика, многократно перевивая (пассаж) болезнетворный материал от одного кролика к другому, от умершего к живому. Пересадки помогли ему сделать вывод, что вирулентность возбудителя в организме кролика меняется, но не снижается, а усиливается; степень его болезнетворности оказалась выше. При этом обнаружилось и новое явление: сокращался инкубационный период (кролики заболевали в более короткий срок после введения болезнетворного материала). После проведённых 90 пассажей продолжительность скрытого периода болезни стабилизировалась на уровне 7 дней, который не изменялся при последующих пересевах. Пастер нашёл общий способ снижения его вирулентности. Выяснилось, что содержащийся в мозге заражённого кролика стабильный вирус чувствителен к высушиванию. Пастер и его ассистенты Эмиль Ру и Шарль Шамберлан разработали технологию: кусочек мозга кролика, только что погибшего от лабораторного (стабильного) вируса бешенства, подвешивали на нитке в стерильную колбу, где его высушивали в сухом воздухе при температуре 23 °С. Вирулентность кроличьего мозга снижалась с каждым днём сушки, а возбудитель становился менее вирулентным, а через 14 дней свою болезнетворность он терял совсем. После этого был поставлен следующий опыт: к здоровым животным впустили бешеных псов. На следующий день были начаты прививки эмульсией высушенного вируса, однако исцарапанные и искусанные кролики не заболели — прививка спасла их от бешенства. В июне 1885 года Пастер решается испытать разработанный им метод спасения заражённых бешенством людей. Получив одобрение Французской академии наук, он объявляет, что с 1 ноября будет делать антирабические прививки всем нуждающимся. Первым вылеченным больным по методу Пастера был девятилетний эльзасский школьник Жозеф Мейстер, которому на протяжении 14 дней вводились всё более сильные дозы мозговой ткани заражённого бешенством кролика, в результате чего он так и не заболел бешенством. Потом он вернулся к себе домой в Эльзас и никогда не обнаруживал никаких признаков болезни.
О первых результатах прививок против бешенства Пастер доложил Французской академии наук 17 февраля 1886 года. Первоначально Пастер предполагал, что одного централизованного учреждения хватит для вакцинации больных во всей Европе и даже в мире (в связи с длительным инкубационным периодом болезни). В лабораторию Пастера, стало приезжать множество поражённых болезнью со всех концов света. Выяснилось, что официальная статистика о количестве заболеваний и её распространённости не соответствует действительности (один из врачей обнаружил в своём департаменте 25 случаев смерти от бешенства, а в официальном отчёте был указан лишь 1). Пастер некоторое время не давал разрешения на устройство прививочных станций вне Парижа. Он полагал, что «для лечения водобоязни больные в виду длительности инкубационного периода могут из любой местности России поспеть в Париж ещё во-время». Однако к нему стали прибывать из России крестьяне из Смоленской, Орловской, Пензенской, Владимирской, Тверской и Костромской губерний. Курирование этого вопроса происходило даже на высочайшем уровне. На письме К. П. Победоносцева который ходатайствовал о выделении средств сохранилась резолюция императора Александра III: «Получите от Танеева 700 рублей. Очень желательно хотя самых опасных послать в Париж к Пастеру, который очень интересуется, именно, укушениями бешеного волка, так как ещё не имел у себя подобного больного». По подсчётам самого Пастера, за период с июля 1885 года по июль 1886 года на парижской пастеровской станции побывало около 130 российских пациентов, из них 48 были покусаны бешеными волками, некоторые несмотря на прививки умерли. Это стало одной из причин решения Пастера для открытия прививочных пунктов в других странах. Первой по времени открытия в России и второй в мире была Одесская пастеровская станция, где прививки против бешенства были начаты Н. Ф. Гамалеей, который был предварительно командирован в Париж для ознакомления с методом прививок. В 1888 году в Париже на средства, собранные по международной подписке, был организован институт для вакцинации против бешенства, изучения инфекционных болезней и подготовки специалистов-микробиологов. Этот институт, который возглавил Пастер, по предложению Французской академии был назван Институтом Пастера.
В настоящее время вакцину обычно используют в сочетании с антирабической сывороткой или антирабическим иммуноглобулином. Инъекция делается вглубь раны и в мягкие ткани вокруг неё. Эффективность вакцины напрямую связана со временем обращения после укуса. Чем раньше человек обратится за помощью, тем выше вероятность на положительный исход. Срочная вакцинация после заражения вирусом обычно позволяет предотвратить развитие симптомов и вылечить человека.
До 2005 года бешенство считалось абсолютно смертельным для человека — в тех случаях, когда проявлялись симптомы болезни. Однако симптомы могут и не появиться у заражённого, если количество попавших в организм вирусов мало. В 2005 году был зафиксирован первый клинически подтверждённый случай излечения от бешенства на стадии проявления симптомов. С помощью инновационной методики была вылечена американская 15-летняя девочка Джина Гис. Ещё одним подтверждённым случаем стало излечение 15-летнего подростка в Бразилии. Всего к 2008 году были зарегистрированы сведения о 8 случаях выздоровления, из которых 3 подтверждены лабораторно. К 2012 году подобным способом были вылечены 5 человек из 37 подвергавшихся процедуре.
Таким образом, бешенство является одним из наиболее опасных инфекционных заболеваний наряду с ВИЧ, столбняком и некоторыми другими болезнями.
Эпидемиология
В природе многие виды животных поддерживают сохранение и распространение вируса бешенства.
Во многих районах США и Канады бешенство распространено среди скунсов, енотов, лисиц и шакалов. Многие виды летучих мышей заражены вирусным заболеванием в Австралии, Африке, Центральной и Юго-Восточной Азии, Европе и многих частях Америки. В Шри-Ланке бешенство является эндемическим заболеванием среди куниц.
Различают природный тип бешенства, очаги которого формируются дикими животными (волк, лисица, енотовидная собака, шакал, песец, скунс, мангуст, летучие мыши), и городской тип бешенства (собаки, кошки, сельскохозяйственные животные). Домашние животные заражаются бешенством после контакта с больными дикими животными.
В Индии, помимо собак, переносчиками бешенства являются летучие мыши (3/4 случаев заражения людей от общей статистики заболеваемости бешенством с 1990 по 2001 годы). Также от летучих мышей заражаются люди в амазонских джунглях в Перу.
Случаи заболевания мелких грызунов бешенством и передачи вируса от них человеку практически неизвестны. Однако существует гипотеза, что естественным резервуаром вируса являются грызуны, которые способны длительно носить инфекцию, не погибая в течение нескольких дней после заражения.
Наиболее вероятным кандидатом является жёлтый мангуст, который может являться носителем вируса на протяжении нескольких лет.
Возможны случаи, когда возбудитель бешенства передаётся через укус от человека человеку. Хотя вероятность такого заражения чрезвычайно мала, этих случаев в прошлом боялись больше всего.
Проблематика по континентам и странам
Бешенство встречается на всех континентах, кроме Антарктиды. Бешенство не регистрируется в островных государствах: в Японии, в Новой Зеландии, на Кипре, на Мальте. Это заболевание до сих пор не регистрировалось также в Швеции, Финляндии, Испании и Португалии.
В 2008 году в газете The New York Times сообщалось, что южноамериканский народ варао на северо-востоке Венесуэлы страдает от эпидемии неизвестной болезни, вызывающей частичный паралич, судороги и водобоязнь. Согласно одному из предположений, болезнь является разновидностью бешенства, переносимого летучими мышами.
Около половины всех зарегистрированных случаев заболевания бешенством животных приходится на страны Америки — (42,4 %), на государства Европы — (31,9 %), на долю Азии и Африки 21,3 % и 4,4 % соответственно. По данным ВОЗ, от бешенства ежегодно умирают 55000 человек, наиболее уязвимыми остаются страны Азии и Африки.
В последние годы участились случаи заболевания бешенством человека во Вьетнаме, Филиппинах, Лаосе, Индонезии, Китае. При этом в развитых и некоторых других странах заболеваемость человека существенно (на несколько порядков) ниже, поскольку там организована своевременная антирабическая помощь.
Клиническая картина
Инкубационный период
Инкубационный период составляет от 10 дней до 3—4 (но чаще 1—3) месяцев, в некоторых случаях — до одного года. У иммунизированных людей в среднем он длится 77 дней, у не иммунизированных — 54 дня. Описаны единичные случаи крайне продолжительного инкубационного периода. Так, инкубационный период составил 4 и 6 лет после иммиграции в США у двух выходцев из Лаоса и Филиппин; выделенные у этих больных штаммы вируса отсутствовали у животных в США, но присутствовали в регионах происхождения иммигрантов. В некоторых случаях длительного инкубационного периода бешенство развивалось под влиянием какого-либо внешнего фактора: падения с дерева через 5 лет после заражения, удара электрическим током через 444 дня.
Вероятность развития бешенства зависит от различных факторов: вида укусившего животного, количества попавшего в организм вируса, состояния иммунной системы и других. Имеет значение также место укуса — наиболее опасными в плане заражения являются голова, ступни (места, наиболее богатые нервными окончаниями).
Симптомы болезни
В типичном случае болезнь имеет три периода:
-
Продромальный (ранний период).
- Длится 1 — 3 дня. Сопровождается повышением температуры до 37,2 — 37,3 °C, угнетённым состоянием, плохим сном, бессонницей, беспокойством больного. Ощущается боль в месте укуса.
-
Стадия разгара (агрессия).
- Длится 1 — 4 дня. Выражается в резко повышенной чувствительности к малейшим раздражениям органов чувств: яркий свет, различные звуки, шум вызывает судороги мышц конечностей. Появляются водобоязнь, аэрофобия, галлюцинации, бред, чувство страха. Больные становятся агрессивными, буйными, повышается слюноотделение.
-
Период параличей (мнимого благополучия).
- Наступает паралич глазных мышц, нижних конечностей, а также скуловых мышц (отвисшая челюсть).
- Начинает проявляться извращённый аппетит (несъедобное, опасное в желудке).
- Состояния как личности уже не существует.
- Паралич дыхательных мышц вызывает смерть (удушье).
Общая продолжительность болезни — 5 — 8 дней, изредка — 10 — 12 дней. Зависимости продолжительности заболевания от источника заражения, места укуса и длительности инкубационного периода обнаружить не удалось.
В ряде случаев болезнь протекает атипично, с отсутствием или нечёткой выраженностью ряда симптомов (например, без возбуждения, гидро- и аэрофобии, начинаясь сразу с развития параличей). Диагностика таких форм бешенства затруднена, окончательно диагноз иногда удаётся поставить лишь после посмертного исследования. Не исключено, что ряд случаев атипичного бешенства вообще не диагностируется как бешенство. Продолжительность болезни при паралитическом бешенстве, как правило, дольше.
Диагностика
Большое значение имеет наличие укуса или попадание слюны бешеных животных на повреждённую кожу. Один из важнейших признаков заболевания человека — водобоязнь с явлениями спазма глоточной мускулатуры при одном виде воды и пищи, что делает невозможным выпить даже стакан воды. Не менее показателен симптом аэрофобии — мышечные судороги, возникающие при малейшем движении воздуха. Характерно и усиленное слюноотделение, у некоторых больных тонкая струйка слюны постоянно вытекает из угла рта, челюсть, отвисшая из-за паралича скуловых мышц.
Лабораторного подтверждения диагноза обычно не требуется, но оно возможно, в том числе с помощью разработанного в последнее время метода обнаружения антигена вируса бешенства в отпечатках с поверхностной оболочки глаза.
Патологоанатомические изменения у животных
Трупы животных, павших от бешенства, истощены. Часто обнаруживают расчёсы, следы укусов. Шерсть в области нижней челюсти, шеи, подгрудка смочена слюной и загрязнена. Слизистые оболочки верхних дыхательных путей и пищеварительного тракта катарально воспалены. На слизистой рта и языка могут быть эрозии, покрытые серыми корочками подсохшей слизи. Желудок свободен от пищевых масс. Слизистая оболочка желудка, особенно по складкам, покрасневшая, с кровоизлияниями и эрозиями. Головной мозг и его оболочки отёчны, местами видны точечные кровоизлияния. Кровеносные сосуды мозга расширены.
Профилактика
Профилактика бешенства заключается в борьбе с бешенством среди животных: вакцинации (домашних, бездомных и диких животных), установлении карантина и т. д. Людям, укушенным бешеными или неизвестными животными, местную обработку раны необходимо проводить немедленно или как можно раньше после укуса или повреждения; рану обильно промывают водой с мылом (детергентом) и обрабатывают 40—70-градусным спиртом или раствором йода, при наличии показаний вводят антирабический иммуноглобулин вглубь раны и в мягкие ткани вокруг неё, после местной обработки раны немедленно проводят специфическое лечение, которое заключается в лечебно-профилактической иммунизации антирабической вакциной.
В 1881 году, работая в области иммунологии, Луи Пастер получил вакцину против бешенства путём многократного перевивания вируса кроликам. В 1885 году он впервые применил вакцину на мальчике, укушенном собакой. Мальчик не заболел.
Вакцины, используемые в настоящее время, как правило, вводятся 6 раз: инъекции делаются в день обращения к врачу (0-й день), а затем на 3-й, 7-й, 14-й, 30-й и 90-й дни. Если за укусившим животным удалось установить наблюдение, и в течение 10 суток после укуса оно осталось здоровым, то дальнейшие инъекции прекращают. В период вакцинации также необходимо ограничить употребление в пищу продуктов, способных вызвать у пациента аллергическую реакцию.
В настоящее время на территории РФ зарегистрировано 6 вакцин против бешенства (5 наименований российского производства и одно — индийского) и 4 антирабических иммуноглобулина (два российского производства, и по одному — китайского и украинского). Основной вакциной для иммунизации людей является КОКАВ (концентрированная культуральная антирабическая вакцина), производством которой занимаются НПО «Иммунопрепарат» и Предприятие ИПВЭ им. Чумакова РАМН.
В случае укуса, полученного от животного, необходимо немедленно обратиться в ближайший травмпункт, так как успех вакцинопрофилактики бешенства сильно зависит от того, насколько быстро начато лечение. Желательно сообщить врачу в травмпункте следующую информацию — описание животного, его внешний вид и поведение, наличие ошейника, обстоятельства укуса. Затем следует провести курс прививок, назначенный врачом. В стационаре могут оставить укушенного, если его состояние особенно тяжёлое, прививающихся повторно, а также лиц, имеющих заболевание нервной системы или аллергические заболевание, беременных и лиц, привитых другими прививками в течение последних двух месяцев.
В течение курса вакцинации следует избегать переутомления, переохлаждения и перегревания.
Людям, которые имеют высокий риск заражения бешенством, рекомендуется профилактическая иммунизация. Первичный курс вакцинации: внутримышечно три дозы (0, 7 и 30 день), затем ревакцинация одной дозой через год и далее одной дозой каждые три года. Людям, постоянно подвергающимся риску заражения, рекомендуется раз в полгода сдавать анализ крови на уровень специфических антител. Тем, кто подвергается риску часто — раз в два года. При снижении уровня антител ниже критического 0,5МЕ/мл им необходима ревакцинация.
С целью предупреждения заражения бешенством охотникам рекомендуется получить курс профилактических прививок против бешенства, воздержаться от снятия шкур и разделки тушек животных до получения результатов исследования убитых животных на бешенство из ветеринарной лаборатории. Не допускать к охоте на диких животных невакцинированных собак. С целью предотвращения заболевания бешенством необходимо проводить ежегодную профилактическую вакцинацию против бешенства собак, независимо от их принадлежности, а при необходимости — мышей и кошек.
Лечение
До 2005 года не было известно эффективных методов лечения бешенства в случае появления клинических признаков заболевания. Приходилось ограничиваться чисто симптоматическими средствами для облегчения мучительного состояния. Двигательное возбуждение снимали успокаивающими (седативными) средствами, судороги устраняли курареподобными препаратами. Дыхательные расстройства компенсировали посредством трахеостомии и подключения больного к аппарату искусственного дыхания.
Лечение с помощью искусственной комы «протокол Милуоки»
В 2005 году 15-летняя девушка из США Джина Гис смогла выздороветь после заражения вирусом бешенства без вакцинации, когда лечение было начато уже после появления клинических симптомов. При лечении Гис была введена в искусственную кому, и затем ей были введены препараты, стимулирующие иммунную активность организма. Метод базировался на предположении, что вирус бешенства не вызывает необратимых поражений центральной нервной системы, а вызывает лишь временное расстройство её функций, и, таким образом, если временно «отключить» бо́льшую часть функций мозга, то организм постепенно сможет выработать достаточное количество антител, чтобы победить вирус. После недели нахождения в коме и последующего лечения, Гис через несколько месяцев была выписана из больницы без признаков поражения вирусом бешенства.
Последующие попытки использовать тот же метод на других пациентах не привели к стабильному успеху — выживала приблизительно пятая часть пациентов. Среди медиков до сих пор не прекращаются дискуссии о том, почему выздоровела Джина Гис, некоторые учёные предполагают, что она была заражена другим штаммом вируса, менее опасным для человека, чем обычный. При проведении эпидемиологических расследований оказалось, что пациентов, которых удалось вылечить с помощью Милуокского протокола, кусали летучие мыши.
В 2012 году в American Journal of Tropical Medicine and Hygiene опубликована статья, в которой исследователи сообщили, что в перуанских амазонских джунглях живут люди, переболевшие бешенством без серьёзных симптомов (у них были антитела к вирусу бешенства). Две трети из этих людей, по их словам, были ранее укушены летучими мышами. У пойманных в тех местах летучих мышей также были обнаружены антитела к вирусу бешенства. Исходя из этого, специалисты предположили, что эндемичный для амазонских джунглей штамм вируса не опасен для человека, и необходимо продолжить его исследования.
Россия
В 2005 году значительное увеличение количества очагов бешенства было зарегистрировано в Липецкой области — более ста подтверждённых очагов бешенства среди животных, что в десятки раз больше, чем в 2004 году. Сложная обстановка с распространением природного очага бешенства была отмечена также в Московской, Брянской и Тульской областях..
В декабре 2008 года главный санитарный врач России Геннадий Онищенко, выступая по телевидению, заявил, что «за последние три года в России от бешенства скончались 28 человек, а в 2008 году было выявлено 5 500 случаев заражения диких и домашних животных. Бешенство человека было выявлено в семи регионах Российской Федерации, в том числе в Московской, Челябинской областях, в Татарстане, Башкортостане и Чеченской республике». Вместе с тем, ряд регионов России остаётся благополучными, например, в Ленинградской области последний случай заражения животного бешенством выявлен в 1988 году.
В июле 2009 года Россельхознадзор прогнозировал активное распространение вируса бешенства в России. Главный ветеринарный врач России Николай Власов назвал в качестве основных причин падение розничного спроса на лисий мех и сокращение объёма пахотных земель, так как оба фактора увеличивают популяцию лисиц.
В 2009 году главный санитарный врач Московской области Ольга Гавриленко констатировала рост заболеваемости бешенством в Подмосковье, отметив, что причина этого — увеличившееся число больных бешенством диких животных, в частности бродячих собак и кошек.
Согласно российской статистике за I квартал 2013 года, бешенство животных было выявлено в 37 субъектах РФ, в том числе в Москве и Московской области. Традиционно свободными от бешенства остаются Санкт-Петербург и Ленинградская область. В печальных лидерах Белгородская область (79 случаев у животных), Саратовская (64 случая), Московская (40), Воронежская (37) и Тамбовская (36). В этом квартале заболело (и умерло) два человека — в Курской и Владимирской области.
В июне 2013 года было зарегистрировано и подтверждено 2 случая бешенства в Комсомольске-на-Амуре. По распоряжению и. о. губернатора Хабаровского края в городе объявлен карантин и проводится массовая вакцинация всех домашних животных.
Основными животными-источниками заражения являются:
- из диких животных — волки, лисицы, шакалы, енотовидные собаки, барсуки, скунсы, летучие мыши, грызуны;
- из домашних животных — собаки, кошки.
Наиболее велика вероятность заражения от лис и бездомных собак, обитающих за городом, в весенне-летний период.
Различают три степени восприимчивости к бешенству животных:
- высокая (кошки, крупный рогатый скот);
- средняя (собаки, овцы, козы, лошади, приматы);
- низкая (птицы).
Специфика поведения кошек усугубляет крайне агрессивное поведение большей части больных бешенством кошек. У части кошек бешенство протекает в тихой (паралитической) форме, когда больное животное забирается в дальние (подвал, под диван) места и остаётся там до смерти, однако при попытке его достать всё равно нападает на человека.
Всемирный день борьбы против бешенства
Всемирный день борьбы против бешенства (World Rabies Day), или Всемирный день борьбы с бешенством — памятная дата, отмечаемая ежегодно. Входит в систему международных дней ООН. Всемирный день борьбы против бешенства ежегодно проводится 28 сентября и приурочен к дню смерти Луи Пастера.
- Бешенство. ВОЗ.
- На грани бешенства. // svpressa.ru. Архивировано 15 февраля 2012 года.
- Горелова Л. Е. Из истории борьбы с бешенством // Русский медицинский журнал. № 20 от 17.10.2002 С. 946.
- Бешенство человека (учебное видео)