Псориаз
| Псориаз | |
|---|---|
 Псориатическое поражение спины и рук | |
| МКБ-10 | L40. |
| МКБ-10-КМ | L40.9 и L40 |
| МКБ-9 | 696 |
| OMIM | 177900 |
| DiseasesDB | 10895 |
| MedlinePlus | 000434 |
| eMedicine |
emerg/489 Дерматология:derm/365 бляшковидный derm/361 ладонно-подошвенный derm/363 псориаз ногтей derm/366 пустулёзный псориатический артрит derm/918 Радиология radio/578 Физическая медицина pmr/120 |
| MeSH | D011565 |
Псориаз — хроническое неинфекционное заболевание, дерматоз, поражающий в основном кожу. В настоящее время предполагается аутоиммунная природа этого заболевания. Обычно псориаз проявляется образованием красных, чрезмерно сухих, приподнятых над поверхностью кожи пятен — так называемых папул, которые сливаются между собой, образуя бляшки. Эти папулы являются по своей природе участками хронического воспаления и избыточной пролиферации лимфоцитов, макрофагов и кератиноцитов кожи, а также избыточного ангиогенеза (образования новых мелких капилляров).
Содержание
- 1 Эпидемиология
- 2 Клиническая классификация
- 3 Клиническая картина
- 4 Симптомы псориаза
- 5 Течение заболевания
- 6 Классификация псориаза по МКБ-10
- 7 Качество жизни больных псориазом
- 8 Градация псориаза по степени тяжести
- 9 Этиология и патогенез псориаза
- 10 Диагностика псориаза
- 11 Лечение псориаза
- 12 Прогноз
- 13 День псориаза
- 14 Освобождение от армии по псориазу
- 15 Примечания
- 16 См. также
Эпидемиология
Заболеваемость не зависит от пола. Псориазом страдают 2—4 % от общей численности населения. В России этот показатель также варьирует в зависимости от территории — от 0,72 до 11,8 %. Заболевание может начаться в любом возрасте, но чаще всего бляшки появляются в период 15—25 лет. Каждый третий пациент указывает на первые симптомы до 20-летнего возраста.
Клиническая классификация
Псориаз является хроническим рецидивирующим заболеванием. Все формы псориаза могут быть наиболее широко классифицированы на непустулёзные и пустулёзные:
- Непустулёзный псориаз:
- Обыкновенный, или вульгарный, простой псориаз (хронический стабильный псориаз, бляшечный псориаз);
- Псориатическая эритродермия (Эритродермический псориаз);
-
Пустулёзный псориаз:
- Генерализованный пустулёзный псориаз (Пустулёзный псориаз фон Цумбуша);
- Пальмоплантарный псориаз (хронический персистирующий пальмоплантарный пустулёз, пустулёзный псориаз Барбера, пустулёзный псориаз конечностей);
- Аннулярный пустулёзный псориаз, или аннулярный пустулёз;
- Хронический персистирующий акродерматит (ладонно-подошвенный псориаз, псориаз ладоней и подошв);
- Герпетиформное псориатическое импетиго.
Выделяемые рядом авторов дополнительные формы или типы псориаза включают::
- Лекарственно-индуцированный псориаз;
- Псориаз сгибательных поверхностей и кожных складок, или «обратный псориаз»;
- Псориаз Напкина;
- Себорейноподобный (себореиформный) псориаз.
Клиническая картина
Избыточная пролиферация кератиноцитов в псориатических бляшках и инфильтрация кожи лимфоцитами и макрофагами быстро приводит к утолщению кожи в местах поражения, её приподнятию над поверхностью здоровой кожи и к формированию характерных бледных, серых или серебристых пятен, напоминающих застывший воск или парафин («парафиновые озёрца»). Псориатические бляшки чаще всего впервые появляются на подвергающихся трению и давлению местах — поверхностях локтевых и коленных сгибов, на ягодицах. Однако псориатические бляшки могут возникать и располагаться в любом месте кожи, включая кожу волосистой части головы (скальпа), ладонную поверхность кистей, подошвенную поверхность стоп, наружные половые органы. В противоположность высыпаниям при экземе, чаще поражающим внутреннюю сгибательную поверхность коленного и локтевого суставов, псориатические бляшки чаще располагаются на внешней, разгибательной поверхности суставов.
Симптомы псориаза
Течение заболевания
Псориаз является хроническим заболеванием, характеризующимся обычно волнообразным течением, с периодами спонтанных или вызванных теми или иными лечебными воздействиями ремиссий или улучшений и периодами спонтанных или спровоцированных неблагоприятными внешними воздействиями (употребление алкоголя, интеркуррентные инфекции, стрессы) рецидивов или обострений. Степень тяжести заболевания может варьировать у разных больных и даже у одного и того же больного в периоды ремиссии и обострения в очень широких пределах, от небольших локальных поражений до полного покрытия всего тела псориатическими бляшками.
Часто наблюдается тенденция к прогрессированию заболевания с течением времени (особенно при отсутствии лечения), к утяжелению и учащению обострений, увеличению площади поражения и вовлечению новых участков кожи. У отдельных больных наблюдается непрерывное течение заболевания без спонтанных ремиссий, или даже непрерывное прогрессирование. Часто также поражаются ногти на руках и/или ногах (псориатическая ониходистрофия). Поражение ногтей может быть изолированным и наблюдаться в отсутствие кожных поражений. Псориаз также может вызывать воспалительное поражение суставов, так называемую псориатическую артропатию или псориатический артрит. От 10 до 15 % больных с псориазом страдают также псориатическим артритом.
Классификация псориаза по МКБ-10
Псориаз может проявляться в многообразных формах. Варианты псориаза включают вульгарный (простой, обыкновенный) или, иначе, бляшковидный псориаз (psoriasis vulgaris, plaque psoriasis), пустулёзный псориаз (pustular psoriasis), каплеобразный или точечный псориаз (guttate psoriasis), псориаз сгибательных поверхностей (flexural psoriasis). В этом разделе приводится краткое описание каждой разновидности псориаза вместе с её кодом по МКБ-10. [3].
Бляшковидный псориаз, или обыкновенный псориаз, вульгарный псориаз, простой псориаз (psoriasis vulgaris) (L40.0) является наиболее часто встречающейся формой псориаза. Он наблюдается у 80—90 % всех больных псориазом. Бляшковидный вульгарный псориаз наиболее часто проявляется в виде типичных приподнятых над поверхностью здоровой кожи участков воспалённой, красной, горячей кожи, покрытых серой или серебристо-белой, легко отслаивающейся, чешуйчатой, сухой и утолщённой кожей. Красная кожа под легко снимаемым серым или серебристым слоем легко травмируется и кровоточит, так как содержит большое количество мелких сосудов. Эти участки типичного псориатического поражения называются псориатическими бляшками. Псориатические бляшки имеют тенденцию увеличиваться в размерах, сливаться с соседними бляшками, формируя целые пластины бляшек («парафиновые озёра»).
Псориаз сгибательных поверхностей (flexural psoriasis), или «обратный псориаз» (inverse psoriasis) (L40.83-4) обычно выглядит как гладкие, не шелушащиеся или с минимальным шелушением, не особенно выступающие над поверхностью кожи красные воспалённые пятна, располагающиеся исключительно в складках кожи, при отсутствии или минимальном поражении других участков кожи. Наиболее часто эта форма псориаза поражает складки в области наружных половых органов, в паху, на внутренней поверхности бедёр, подмышечные впадины, складки под увеличенным при ожирении животом (псориатический паннус), и на складках кожи под молочными железами у женщин. Эта форма псориаза особенно подвержена ухудшению под влиянием трения, травмирования кожи и выделения пота, и часто сопровождается или осложняется вторичной грибковой инфекцией или стрептококковой пиодермией.
Каплевидный псориаз (guttate psoriasis) (L40.4) характеризуется наличием большого количества маленьких, приподнятых над поверхностью здоровой кожи, сухих, красных или лиловых (вплоть до фиолетового цвета), похожих по форме на капли, слезинки или небольшие точки, кружочки элементов поражения. Эти псориатические элементы обычно усыпают собой большие поверхности кожи, наиболее часто бёдра, но могут также наблюдаться на голенях, предплечьях, плечах, волосистой части головы, спине, шее. Каплевидный псориаз часто впервые развивается или обостряется после стрептококковой инфекции, в типичных случаях — после стрептококковой ангины или стрептококкового фарингита.
Пустулёзный псориаз (L40.1-3, L40.82) или экссудативный псориаз является наиболее тяжёлой из кожных форм псориаза и выглядит как приподнятые над поверхностью здоровой кожи пузырьки или волдыри, наполненные неинфицированным, прозрачным воспалительным экссудатом (пустулы). Кожа под и над поверхностью пустул и вокруг них красная, горячая, отёчная, воспалённая и утолщённая, легко отслаивается. Может наблюдаться вторичное инфицирование пустул, в этом случае экссудат приобретает гнойный характер. Пустулёзный псориаз может быть ограниченным, локализованным, при этом наиболее частой его локализацией являются дистальные концы конечностей (рук и ног), то есть голени и предплечья, это называется пальмоплантарный пустулёз (palmoplantar pustulosis). В других, более тяжёлых случаях пустулёзный псориаз может быть генерализованным, с широким распространением пустул по всей поверхности тела и тенденцией к их слиянию в более крупные пустулы.
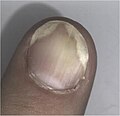
Псориаз ногтей, или псориатическая ониходистрофия (L40.86) приводит к разнообразным изменениям внешнего вида ногтей на пальцах рук или ног. Эти изменения могут включать в себя любую комбинацию изменения цвета ногтей и ногтевого ложа (пожелтение, побеление или посерение), появления на ногтях и под ногтями точек, пятен, поперечной исчерченности ногтей линиями, утолщения кожи под ногтями и вокруг ногтевого ложа, расслоения и утолщения ногтя, полной утраты ногтей (онихолизис) или развития повышенной ломкости ногтей.
Псориатический артрит (L40.5), или псориатическая артропатия, артропатический псориаз сопровождается воспалением суставов и соединительной ткани. Псориатический артрит может поражать любые суставы, но наиболее часто — мелкие суставы дистальных фаланг пальцев рук и/или ног. Это в типичных случаях вызывает сосискообразное разбухание пальцев рук и ног, известное как псориатический дактилит. Псориатический артрит может также поражать тазобедренные, коленные суставы, плечелопаточный сустав, суставы позвонков (псориатический спондилит). Иногда псориатический артрит коленных или тазобедренных суставов и особенно псориатический спондилит бывает настолько выраженным, что приводит к тяжёлой инвалидности больного, неспособности передвигаться без специальных приспособлений и даже к прикованности к постели. Летальность при этих наиболее тяжёлых формах псориатического артрита повышается, так как иммобилизация больного в постели способствует возникновению пролежней и пневмонии. Приблизительно 10–15 процентов больных псориазом страдают также псориатическим артритом.
Псориатическая эритродермия (L40.85), или эритродермический псориаз проявляется распространённым, нередко генерализованным воспалением и шелушением, отслойкой кожи на всей или на большой части поверхности кожи. Псориатическая эритродермия может сопровождаться интенсивным кожным зудом, отёком кожи и подкожной клетчатки, болезненностью кожи. Псориатическая эритродермия нередко бывает результатом обострения вульгарного псориаза при его нестабильном течении, особенно при внезапной резкой отмене системного лечения или местных глюкокортикоидов. Может также наблюдаться как результат провокации алкоголем, нервно-психическим стрессом, интеркуррентными инфекциями (в частности простудными заболеваниями). Эта форма псориаза может быть летальной, поскольку чрезвычайно сильное воспаление и шелушение или отслойка кожи нарушают способность организма к регуляции температуры тела и барьерную функцию кожи, что может осложниться генерализованной пиодермией или сепсисом. Однако ограниченная, локализованная псориатическая эритродермия может даже быть первым симптомом псориаза, впоследствии трансформируясь в вульгарный бляшковидный псориаз.
Качество жизни больных псориазом
Было показано, что псориаз способен ухудшать качество жизни больных в той же степени, что и другие тяжёлые хронические заболевания: депрессия, перенесённый инфаркт миокарда, гипертоническая болезнь, сердечная недостаточность или сахарный диабет 2-го типа. В зависимости от тяжести и локализации псориатических поражений, больные с псориазом могут испытывать значительный физический и/или психологический дискомфорт, трудности с социальной и профессиональной адаптацией и даже нуждаться в инвалидности. Сильный кожный зуд или боль могут мешать выполнять основные жизненные функции: уход за собой, прогулки, сон. Псориатические бляшки на открытых частях рук или ног могут препятствовать больному работать на определённых работах, заниматься некоторыми видами спорта, ухаживать за членами семьи, домашними животными или домом. Псориатические бляшки на волосистой части головы нередко представляют для больных особую психологическую проблему и порождают значительный стресс и даже социофобию, так как бледные бляшки на коже головы могут быть ошибочно приняты окружающими за перхоть или результат наличия вшей. Ещё большую психологическую проблему порождает наличие псориатических высыпаний на коже лица, мочках ушей. Лечение псориаза может стоить дорого и отнимать у больного немало времени и сил, мешая работе, учёбе, социализации больного, устройству личной жизни.
Больные псориазом могут также быть (и нередко бывают) чрезмерно озабочены своим внешним видом, придают этому слишком большое значение (иногда до степени навязчивой фиксации на этом, почти дисморфофобии), страдают от пониженной самооценки, которая связана со страхом общественного неприятия и отторжения или с опасениями не найти сексуального партнёра вследствие проблем внешнего вида. Психологический стресс в сочетании с болью, зудом и иммунопатологическими нарушениями (повышенной продукцией воспалительных цитокинов) может привести к развитию выраженной депрессии, тревожного состояния или социофобии, к значительной социальной изоляции и дезадаптации больного. Следует также отметить, что коморбидность (сочетание) псориаза и депрессии, а также псориаза и социофобии, встречается с повышенной частотой даже у тех больных, которые не испытывают субъективного психологического дискомфорта от наличия псориаза. Вероятно, генетические факторы, влияющие на предрасположенность к псориазу и на предрасположенность к депрессиям, тревожным состояниям, социофобии, во многом перекрываются. Не исключено также, что в патогенезе как псориаза, так и депрессий играют роль общие иммунопатологические и/или эндокринные факторы (так, при депрессиях также обнаруживают повышенные уровни воспалительных цитокинов, повышенную цитотоксическую активность нейроглии).
В опросе Американского национального фонда страдающих псориазом, который проводился в 2008 году и охватил 426 больных псориазом, 71 % больных сообщил, что болезнь является серьёзной проблемой их повседневной жизни. Более половины больных отметили существенную фиксацию на своём внешнем виде (63 %), страх плохо выглядеть или быть отвергнутым окружающими из-за наличия псориаза, чувство неловкости, стыда или стеснения при общении (58 %). Более одной трети пациентов сообщили, что с началом или прогрессированием болезни стали избегать социальной активности и общения с людьми или ограничили поиск партнёров и интимные отношения из-за болезни.
Существует много инструментов для объективного измерения качества жизни больных псориазом и другими дерматологическими заболеваниями. Клинические исследования показывают, что больные псориазом нередко испытывают субъективное снижение качества жизни. В исследовании 2009 года о влиянии псориаза на качество жизни были использованы интервью с дерматологами и опросы пациентов. В этом исследовании было обнаружено, что и в случаях лёгкого, и в случаях тяжёлого течения псориаза наиболее беспокоящим больных симптомом, в наибольшей степени вызывавшим субъективное ухудшение качества жизни, был кожный зуд, на втором месте была боль в суставах у больных с псориатическим артритом. Менее зудящие высыпания или высыпания в отсутствие зуда меньше влияли на самочувствие больных и их субъективную оценку качества жизни.
Градация псориаза по степени тяжести
Псориаз обычно классифицируют по степени тяжести на лёгкий (с поражением менее 3 % поверхности кожи), средней тяжести (с поражением от 3 до 10 процентов поверхности кожи) и тяжёлый (с вовлечением более 10 процентов поверхности кожи). Псориатическое поражение суставов расценивается как тяжёлая форма псориаза, вне зависимости от площади поражения кожи. Существует несколько шкал для оценки степени тяжести псориаза. Оценка степени тяжести заболевания в целом базируется на оценке следующих факторов: площадь поражения (процент поверхности тела, вовлечённый в процесс), степень активности заболевания (степень красноты, отёчности, гиперемии псориатических бляшек или пустул, степень выраженности кожного зуда, степень утолщения кожи, степень шелушения, наличие кровоточивости или экссудации, вторичного инфицирования бляшек, степень припухлости и болезненности суставов), наличие общих симптомов активности процесса (таких, как повышенная утомляемость, повышенная СОЭ, повышенный уровень мочевой кислоты в анализах крови и т. п.), ответ больного на предшествующие попытки лечения, влияние заболевания на общее состояние и повседневную жизнь больного, на его социальное функционирование.
Индекс тяжести поражения псориазом (PASI) — наиболее часто используемый инструмент измерения тяжести и активности псориатического процесса. Индекс PASI комбинирует оценку степени выраженности поражений (красноты, зуда, утолщения кожи, отёка, гиперемии, шелушения) с оценкой площади поражения в простую линейную шкалу от 0 (нет кожных проявлений болезни) до 72 (максимально выраженные кожные проявления),. Однако PASI довольно трудно использовать в рутинной клинической практике, вне клинических испытаний лекарств и методов лечения. Это привело к многочисленным попыткам упростить шкалу PASI, чтобы сделать её более пригодной для использования в клинической практике и для самостоятельного отслеживания больными изменений в своём состоянии.
Этиология и патогенез псориаза
Этиология и патогенез псориаза в настоящее время окончательно ещё не выяснены. На данный момент существуют две основные гипотезы относительно характера процесса, который приводит к развитию этого заболевания. Согласно первой гипотезе, псориаз является первичным заболеванием кожи, при котором нарушается нормальный процесс созревания и дифференцировки клеток кожи, и наблюдается избыточный рост и размножение (пролиферация) этих клеток. При этом проблема псориаза видится сторонниками этой гипотезы как нарушение функции эпидермиса и его кератиноцитов. Аутоиммунная агрессия Т-лимфоцитов и макрофагов против клеток кожи, их инвазия в толщу кожи и избыточная пролиферация в коже при этом видятся как вторичные, как реакция организма на избыточное размножение «неправильных», незрелых, патологически изменённых кератиноцитов. В пользу этой гипотезы говорит наличие положительного эффекта при лечении псориаза препаратами, тормозящими размножение кератиноцитов и/или вызывающими их ускоренное созревание и дифференцировку и при этом не обладающими или обладающими незначительными системными иммуномодулирующими свойствами — ретиноидами (синтетическими аналогами витамина A), витамином D и в особенности его активной формой, эфирами фумаровой кислоты.
Вторая гипотеза предполагает, что псориаз является иммунно-опосредованным, иммунопатологическим или аутоиммунным заболеванием, при котором избыточный рост и размножение (пролиферация) клеток кожи и прежде всего кератиноцитов вторичны по отношению к различным медиаторам воспаления, лимфокинам и цитокинам, продуцируемым клетками иммунной системы и/или по отношению к аутоиммунному повреждению клеток кожи, вызывающему вторичную регенеративную реакцию. При псориазе Т-киллеры и Т-хелперы (клетки, которые в норме защищают организм от различных инфекций и злокачественных опухолей) активируются, мигрируют в кожу и высвобождают большое количество воспалительных цитокинов, в частности, так называемый «фактор некроза опухолей типа альфа» (ФНО-α, TNFα), которые вызывают воспаление, привлекают в кожу макрофаги и нейтрофильные гранулоциты, и вызывают избыточное размножение клеток кожи, в первую очередь кератиноцитов. На данный момент остаётся неизвестным, какие факторы инициируют первоначальную активацию Т-лимфоцитов и их миграцию в кожу.
В пользу иммуноопосредованной или иммунопатологической (аутоиммунной) модели псориаза говорит тот факт, что иммуносупрессоры могут способствовать уменьшению или полному исчезновению псориатических поражений. Однако роль иммунной системы в возникновении псориаза остаётся не до конца понятной, и недавно было обнаружено, что модель псориаза на животных может быть воспроизведена у линии мышей, у которых полностью отсутствуют Т-лимфоциты, считающиеся первичным триггером псориаза в иммунопатологической гипотезе. Однако следует иметь в виду, что модели псориаза на животных, доступные в настоящее время, воспроизводят лишь немногие аспекты, отдалённо напоминающие псориаз у человека. Полной и точной модели человеческого псориаза на животных, воспроизводящей все аспекты заболевания, в настоящее время ещё не существует, и неизвестно, возможно ли вообще полностью смоделировать псориаз на животных. Поэтому механический перенос данных, полученных на животных моделях псориаза, на человека невозможен.
Нарушенная барьерная функция кожи (в частности, механическое травмирование или раздражение, трение и давление на кожу, злоупотребление мылом и моющими веществами, контакт с растворителями, бытовой химией, спиртосодержащими растворами, наличие инфицированных очагов на коже или кожной аллергии, дефицит IgA иммуноглобулинов, чрезмерная сухость кожи) также играют роль в развитии псориаза.
Псориаз — это во многом идиосинкратическое заболевание. Опыт большинства больных говорит о том, что псориаз может спонтанно спадать или, наоборот, обостряться без всякой видимой причины. Исследования различных факторов, ассоциированных с возникновением, развитием или обострением псориаза, имеют тенденцию основываться на изучении небольших, обычно госпитальных (а не амбулаторных), то есть заведомо более тяжёлых, групп больных псориазом. Поэтому эти исследования нередко страдают от недостаточной репрезентативности выборки и от неспособности выявить причинно-следственные взаимосвязи в присутствии большого количества других (в том числе ещё неизвестных или невыявленных) факторов, способных влиять на характер течения псориаза. Нередко в разных исследованиях обнаруживаются противоречащие друг другу находки. Тем не менее, первые признаки псориаза нередко появляются после перенесённого стресса (физического или психического), повреждения кожи в местах первого появления псориатических высыпаний, и/или перенесённой стрептококковой инфекции. Условия, по данным ряда источников, способствующие обострению или ухудшению течения псориаза, включают в себя острые и хронические инфекции, стрессы, изменения климата и смену времён года. Некоторые лекарства, в частности: лития карбонат, бета-блокаторы, антидепрессанты флуоксетин, пароксетин, антималярийные; препараты: хлорохин, гидроксихлорохин; противосудорожные препараты: карбамазепин, вальпроат; по данным ряда источников, ассоциируются с ухудшением течения псориаза или даже могут спровоцировать его первичное возникновение. Чрезмерное потребление алкоголя, курение, избыточный вес или ожирение, неправильное питание могут утяжелять течение псориаза или затруднять его лечение, провоцировать обострения. Лак для волос, некоторые кремы и лосьоны для рук, косметика и парфюмерия, бытовая химия также могут спровоцировать обострение псориаза у некоторых больных. В 1975 году Стефания Яблонская предложила новую теорию, согласно которой специфические антитела к ДНК и/или к белкам клеток кожи проникают в глубокие слои кожи и запускают сложный комплекс иммунологических и химических реакций в коже, приводящий к развитию воспаления, миграции лимфоцитов и макрофагов в кожу и к избыточной пролиферации клеток кожи с формированием псориатических бляшек или пустул.
Научные исследования показали, что псориаз часто сопутствует грибковым и стафилококковым инфекциям, особенно кандидозу. Некоторые ученые считают, что микозы и стафилококк провоцируют развитие псориаза, однако другие специалисты считают эти инфекции скорее следствием болезни.
Больные, страдающие от ВИЧ-инфекции или СПИДа, часто страдают псориазом. Это представляется парадоксальным для исследователей псориаза, поскольку лечение, направленное на уменьшение количества Т-клеток или их активности, в целом способствует лечению псориаза, а ВИЧ-инфекция или, тем более, СПИД сопровождается уменьшением количества Т-клеток. Однако с течением времени при прогрессировании ВИЧ-инфекции или СПИДа, увеличением вирусной нагрузки и уменьшением количества циркулирующих CD4+ T-клеток, псориаз у ВИЧ-инфицированных больных или больных СПИДом ухудшается или обостряется. В дополнение к этой загадке, ВИЧ-инфекция обычно сопровождается сильным сдвигом цитокинового профиля в сторону Th2, в то время как вульгарный псориаз у неинфицированных больных характеризуется сильным сдвигом цитокинового профиля в сторону Th1. По принятой в настоящее время гипотезе, уменьшённое количество и патологически изменённая активность CD4+ T-лимфоцитов у больных с ВИЧ-инфекцией или СПИДом вызывают гиперактивацию CD8+ T-лимфоцитов, которые и ответственны за развитие или обострение псориаза у ВИЧ-инфицированных или больных СПИДом. Однако важно знать, что большинство больных псориазом здоровы в отношении носительства ВИЧ, и ВИЧ-инфекция ответственна за менее чем 1 % случаев псориаза. С другой стороны, псориаз у ВИЧ-инфицированных встречается, по разным данным, с частотой от 1 до 6 %, что приблизительно в 3 раза превышает частоту встречаемости псориаза в общей популяции. Псориаз у больных с ВИЧ-инфекцией и особенно со СПИДом часто протекает чрезвычайно тяжело, и плохо поддаётся или вообще не поддаётся стандартным методам терапии.
Псориаз чаще всего развивается у больных с изначально сухой, тонкой, чувствительной кожей, чем у больных с жирной или хорошо увлажняемой кожей, и значительно чаще встречается у женщин, чем у мужчин. У одного и того же больного псориаз чаще всего впервые появляется на участках более сухой или более тонкой кожи, чем на участках жирной кожи, и особенно часто появляется в местах повреждения целостности кожных покровов, в том числе расчёсов, потёртостей, ссадин, царапин, порезов, в местах, подвергающихся трению, давлению или контакту с агрессивными химическими веществами, моющими средствами, растворителями (это называется феномен Кебнера). Предполагается, что этот феномен поражения псориазом прежде всего сухой, тонкой или травмированной кожи связан с инфекцией, с тем, что инфицирующий организм (вероятно, чаще всего стрептококк) легко проникает в кожу при минимальной секреции кожного сала (которое при других условиях защищает кожу от инфекций) или при наличии повреждения кожи. Наиболее благоприятные условия для развития псориаза, таким образом, противоположны наиболее благоприятным условиям для развития грибковой инфекции стоп (так называемой «ноги атлета») или подмышек, паховой области. Для развития грибковых инфекций наиболее благоприятна влажная, мокрая кожа, для псориаза, наоборот, сухая. Проникшая в сухую кожу инфекция вызывает сухое (неэкссудативное) хроническое воспаление, которое, в свою очередь, вызывает симптомы, характерные для псориаза, такие, как зуд и повышенную пролиферацию клеток кожи. Это, в свою очередь, приводит к дальнейшему усилению сухости кожи, как вследствие воспаления и усиленной пролиферации кератиноцитов, так и вследствие того, что инфицирующий организм потребляет влагу, которая в противном случае служила бы для увлажнения кожи. Чтобы избежать чрезмерной сухости кожи и уменьшить симптомы псориаза, больным псориазом не рекомендуется пользоваться мочалками и скрабами, особенно жёсткими, так как они не только повреждают кожу, оставляя микроскопические царапины, но и соскабливают с кожи верхний защитный роговой слой и кожное сало, в норме защищающие кожу от высыхания и от проникновения микробов. Также рекомендуется пользоваться тальком или детской присыпкой после мытья или купания, чтобы абсорбировать излишнюю влагу с кожи, которая в противном случае «достанется» инфицирующему агенту. Дополнительно рекомендуется использование средств, увлажняющих и питающих кожу, и лосьонов, улучшающих функцию сальных желез. Не рекомендуется злоупотреблять мылом, моющими средствами. Следует стараться избегать контакта кожи с растворителями, средствами бытовой химии.
Российский врач-биофизик В. Н. Шилов в 2001 г. предложил принципиально новую концепцию этиопатогенеза псориаза на основе разработанной им теории редокс-регуляции структурных процессов в тканях и в коже. Он рассматривает больных псориазом как адаптацию человека к жизни в атмосфере кислорода. В разработанной им концепции поддержания тканевого гомеостаза кислород и его активные формы рассматриваются, как основной фактор запуска программируемой гибели клеток (апоптоза). Для больных псориазом характерны (генетически детерминированы), как высокий уровень антиокислительной защиты тканей от кислорода и его активных форм, так и высокий уровень апоптозных рецепторов, определяющих эффективное обновление тканей. Это дает возможность оперативной перестройки живой системы в зависимости от требований окружающей среды, но одновременно создает проблемы для эпидермиса кожи, непосредственно контактирующего с атмосферным кислородом приводя к более быстрым темпам клеточного деления.
По мнению В. Н. Шилова, псориаз — это обычный воспалительный процесс, но в необычных условиях генетически детерминированной высокой активности систем антиокислительной защиты клеток и повышенной экспрессии рецепторов программируемой клеточной гибели (рецепторов апоптоза). Исходя из разработанной концепции редокс-регулирования структурных процессов, необходимым условием реализации пролиферативного потенциала клеток является гипоксия. Режим гипоксии и высокая антиокислительная активность обеспечивают не только стимуляцию процессов деления клеток, но создают условия защиты ДНК размножающихся клеток от деструктивного действия кислорода и его активных форм. В связи с этим, воспаление, как реакцию ткани на повреждение, следует рассматривать как процес перевода зоны повреждения на режим циркуляторной гипоксии, режим активной пролиферации. В то же время изначально высокая активность систем антиокислительной защиты (что характерно для больных псориазом) обеспечивает необычайно высокий темп размножения клеток эпидермиса. У больных псориазом клетки базального слоя эпидермиса делятся в 30 раз быстрее, чем в норме. Это приводит к тому, что не успевшие пройти дифференцировку кератиноциты выталкиваются нижележащими слоями усиленно размножающихся клеток базального слоя наружу, под апоптическое действие кислорода, запускающего реакцию их преждевременной гибели и формирования дефектного рогового слоя. Дефектный роговой слой эпидермиса становится тем окном, через которое постоянно идет запуск воспалительного (псориатического) процесса, вовлекающего в свою орбиту все новые и новые участки кожного покрова, а также разнообразные органы и системы, создавая условия для генерализации псориатического процесса.
В то же время, усиленные процессы размножения клеток обеспечивают ускорение заживления внутренних повреждений и обеспечивают защиту от онкологических заболеваний. Высокий уровень антиоксидантной защиты гарантирует защиту от радиационного поражения и ультрафиолетового излучения.
Генетические факторы
В развитии псориаза велика роль наследственного компонента, и уже известны многие из генов, ассоциированных с развитием псориаза или прямо участвующих в его развитии, но пока остаётся невыясненным, как эти гены взаимодействуют в процессе развития заболевания. Большинство известных на сегодня генов, ассоциированных с псориазом, так или иначе влияют на работу иммунной системы, прежде всего на функцию Т-лимфоцитов и на главный комплекс гистосовместимости (MHC). Основное значение генетических исследований псориаза заключается в том, что они позволяют идентифицировать молекулярные механизмы и сигнальные каскады, вовлечённые в развитие болезни, для дальнейшего изучения и возможной в будущем разработки новых лекарств, действующих на эти новые молекулярные мишени.
Классический геномный анализ позволил идентифицировать 9 генных локусов на различных хромосомах, ассоциированных с развитием псориаза. Эти генные локусы получили у исследователей названия «гены предрасположенности к псориазу» (psoriasis susceptibility genes, PSORS) и номера от 1 до 9, то есть PSORS1 — PSORS9. Внутри этих генных локусов находятся отдельные гены, имеющие отношение к этиологии и патогенезу псориаза. Многие из этих генов включены в сигнальные пути, участвующие в развитии воспаления, ревматических и аутоиммунных заболеваний. Определённые аллели (мутантные варианты) этих генов или нарушения их регуляции (патологическая активация обычно «молчащих» генов или, наоборот, неактивность генов, которые в норме должны быть активны) часто обнаруживаются у больных псориазом.
Основным генетическим детерминантом, предопределяющим предрасположенность человека к псориазу, является PSORS1, который, вероятно, ответственен за 35—50 % всего наследственного компонента в развитии псориаза. Этот генный локус содержит гены, управляющие работой иммунной системы или кодирующие белки, в повышенных количествах обнаруживаемые в коже больных псориазом. Этот генный локус расположен на хромосоме 6, в области главного комплекса гистосовместимости, управляющего важнейшими иммунными функциями. Три гена в локусе PSORS1 имеют особенно сильную ассоциацию с развитием псориаза: ген HLA-C, аллельный вариант HLA-Cw6, кодирующий молекулу белка MHC класса I, ген CCHCR1, аллельный вариант WWC, который кодирует оболочечный белок, в повышенных количествах обнаруживаемый в эпидермисе больных псориазом, и ген CDSN, аллельный вариант 5, который кодирует белок корнеодесмосин, экспрессируемый в гранулярном и поверхностном слоях эпидермиса и экспрессия которого также повышена при псориазе.
Изучение генома больных псориазом позволило идентифицировать и другие гены, которые характерно изменены при псориазе. Некоторые из этих генов кодируют воспалительные сигнальные белки, влияющие на активность и пролиферацию иммунокомпетентных клеток, вовлечённых в патогенез псориаза. Некоторые из этих генов также вовлечены в патогенез и других аутоиммунных заболеваний.
Два основных гена, подвергающихся в настоящее время интенсивному исследованию в связи с псориазом — это ген IL12B на коротком плече хромосомы 5q, кодирующий цитокин интерлейкин-12-бета, и ген IL23R на длинном плече хромосомы 1p, кодирующий рецептор для интерлейкина-23 и вовлечённый в механизмы дифференцировки Т-клеток. Т-клетки, в свою очередь, вовлечены в воспалительный процесс в коже, приводящий к развитию псориаза.
Оба этих гена расположены в сигнальном каскаде, который в конечном итоге приводит к активации экспрессии генов так называемого «фактора некроза опухолей типа альфа» (tumor necrosis factor-α, TNF-α, ФНО-α) и ядерный фактор каппа-B (nuclear factor kappa-B, NF-κB), двух наиболее важных генов, вовлечённых в патогенез воспаления и аутоиммунных заболеваний.
Иммунопатологические факторы
У больных псориазом иммунокомпетентные клетки мигрируют из дермы в эпидермис, где они выделяют воспалительные цитокины и вызывают воспаление, и стимулируют клетки поверхностного слоя кожи (кератиноциты) к размножению (пролиферации), одновременно нарушая их способность к нормальному созреванию и дифференцировке. Кроме того, иммунокомпетентные клетки больных псориазом вызывают усиленное образование новых мелких сосудов в коже под бляшками. Псориаз, по-видимому, не является истинным аутоиммунным заболеванием, а скорее иммунопатологическим или иммуноопосредованным. В случае истинных аутоиммунных заболеваний иммунная система больного ошибочно принимает структурно сходный с каким-либо антигеном из внешней среды (например, микробным антигеном) нормальный компонент организма за чужеродный элемент, и атакует как экзогенные антигены (например, инфицировавший микроорганизм), так и собственные ткани организма, содержащие этот похожий антиген. Однако в случае псориаза воспаление, по-видимому, не вызывается первично какими-либо внешними антигенами, а происходит исключительно от внутренних причин (хотя ДНК разрушающихся клеток кожи имеет иммуностимулирующие свойства). Исследователи сумели идентифицировать многие из иммунокомпетентных клеток, вовлечённых в патогенез псориаза, и химические сигналы, которые они посылают друг другу, координируя взаимосвязанные процессы воспаления, пролиферации и ангиогенеза в коже. В конце этого клеточного каскада иммунокомпетентные клетки, такие, как дендритные клетки и Т-клетки, перемещаются из дермы в эпидермис, секретируют различные химические сигналы, в частности цитокины ФНО-α, интерлейкин-1β, интерлейкин-6, которые вызывают воспаление, и интерлейкин-22, который вызывает усиленное размножение (пролиферацию) кератиноцитов и нарушение их нормального созревания и дифференцировки.
Иммунная система состоит из системы врождённого, или естественного, иммунитета, и адаптивной иммунной системы, или системы приобретённого иммунитета.
В системе врождённого иммунитета иммунокомпетентные клетки имеют рецепторы, которые в ходе длительной эволюции данного вида приобрели способность к распознаванию специфических белков и других антигенов, которые обычно находятся на поверхности или в составе патогенов (возбудителей различных инфекционных и паразитарных болезней). В системе приобретённого иммунитета иммунокомпетентные клетки реагируют на белки и другие антигены, с которыми они ранее никогда не сталкивались. Но для этого необходимо, чтобы антиген был подвергнут препроцессингу (специальной обработке перед представлением) и «представлен» такой иммунокомпетентной клетке специальными антиген-презентирующими клетками. В роли антиген-презентирующих клеток часто выступают клетки врождённой иммунной системы, в частности макрофаги и дендритные клетки. Когда иммунная система организма делает ошибку и идентифицирует нормальный компонент тела как чужеродный антиген, иммунокомпетентные клетки атакуют этот компонент, эту ткань, как это происходит при аутоиммунных заболеваниях.
У больных псориазом в роли антигенного стимула, вызывающего воспаление, ангиогенез и пролиферацию иммунокомпетентных клеток, выступает ДНК распадающихся кератиноцитов. ДНК кератиноцитов стимулирует антигенные рецепторы на плазмоцитоидных дендритных клетках, которые в результате такой стимуляции начинают секретировать интерферон-α, воспалительный цитокин, стимулирующий дальнейший каскад иммунных реакций. В результате такой стимуляции кератиноциты начинают продуцировать различные антимикробные пептиды. Реагируя на цитокины, выделяемые дендритными клетками и Т-клетками, кератиноциты также начинают продуцировать ряд цитокинов, в частности интерлейкин-1, интерлейкин-6 и ФНО-α, которые, в свою очередь, вызывают хемотаксис новых иммунных клеток на место воспаления, их усиленную пролиферацию и дальнейшее развитие и усиление воспалительной реакции.
Дендритные клетки служат своеобразным мостиком между системами врождённого и приобретённого иммунитета. Количество и активность дендритных клеток повышены в очагах псориатического поражения. Дендритные клетки больных псориазом вызывают пролиферацию цитотоксических Т-клеток-киллеров и Т-хелперов 1-го типа. Некоторые дендритные клетки способны секретировать ФНО-альфа, который вызывает хемотаксис дополнительных иммунных клеток в очаг поражения, их пролиферацию и в конечном итоге усиление воспаления. Показано, что иммуносупрессивная терапия, а также фототерапия и ПУВА приводят к уменьшению количества дендритных клеток в коже больных псориазом.
Т-клетки в результате этого всего мигрируют из дермы в эпидермис. Их миграцию в эпидермис вызывает альфа-1 бета-1 интегрин, сигнальная молекула, находящаяся на коллагене (соединительной ткани) эпидермиса. Т-клетки больных псориазом секретируют интерферон-γ и интерлейкин-17, также являющиеся мощными воспалительными цитокинами. Секреция интерлейкина-17, в свою очередь, вызывает ассоциированную секрецию интерлейкина-22. Интерлейкин-22 вызывает усиленную пролиферацию кератиноцитов и нарушение их нормального созревания и дифференцировки. Гибнущие в результате апоптоза незрелые кератиноциты высвобождают ещё больше ДНК, которая, в свою очередь, служит дополнительным антигенным стимулом для дендритных клеток. Круг замыкается.
Одна из гипотез, почему так происходит при псориазе, заключается в том, что причиной псориаза является дефект регуляторных Т-клеток-супрессоров и дефект в секреции или работе регуляторного, противовоспалительного цитокина интерлейкина-10.
Эндокринные и метаболические факторы
У больных псориазом закономерно выявляются определённые эндокринные и метаболические нарушения. Среди наиболее часто выявляемых нарушений — общее снижение секреции мелатонина и нарушение суточного паттерна его секреции (отсутствие или слабая выраженность ночного секреторного пика и, напротив, патологически повышенный уровень мелатонина в дневные часы). Учитывая антиоксидантную, иммуномодулирующую и противовоспалительную активность мелатонина, можно предположить, что понижение его секреции играет определённую роль в патогенезе псориаза. Кроме того, нарушение суточного ритма секреции мелатонина может объяснить нередко наблюдаемую у больных псориазом ночную бессонницу, дневную сонливость, вялость и апатию, депрессию, повышенную тревожность.
Наблюдается также тенденция к повышению уровня гормона роста и инсулиноподобного фактора роста-1 (IGF-1) в крови, к повышению уровня инсулина и пониженной чувствительности тканей к инсулину (повышенной инсулинорезистентности тканей). Возможно, что повышенные уровни гормона роста, инсулиноподобного фактора роста и инсулина играют роль в патогенезе псориаза, так как все эти гормоны являются факторами роста для многих тканей, в том числе и для кератиноцитов. В пользу предположения о возможной роли этих факторов говорит также то, что йохимбин, понижающий секрецию гормона роста и инсулина, нередко оказывает положительный эффект при псориазе, и что такой же эффект документирован у пиоглитазона и розиглитазона, в меньшей степени у метформина, то есть у препаратов, повышающих чувствительность периферических тканей к инсулину и понижающих его секрецию.
У части больных псориазом повышена секреция пролактина, что, возможно, отражает стресс, депрессию или болевой синдром. Учитывая иммуномодулирующие свойства пролактина, это также может играть роль. Показано, что бромокриптин, препарат, понижающий секрецию пролактина, оказывает положительный эффект при псориазе как у больных с гиперпролактинемией, так и без неё.
Основываясь на том факте, что псориаз чаще встречается и тяжелее протекает у женщин, нежели у мужчин, и что течение псориаза нередко улучшается в период беременности (вплоть до временной полной ремиссии) с последующим рецидивом после родов, и что андрогены и прогестерон повышают сальность кожи и уменьшают её сухость, одна исследовательская группа выдвинула предположение о возможной роли половых гормонов и возможном субклиническом гипогонадизме у этих больных. Попытка лечения псориаза тестостероном у мужчин и прогестероном и эстриолом (гормоном, который вырабатывается плацентой плода и значительно повышается при беременности) у женщин принесла некоторые положительные результаты.
У части больных псориаз сосуществует с аутоиммунным тиреоидитом (АИТ), нередко со снижением функции щитовидной железы (гипотиреозом), иногда субклиническим, а иногда и клинически выраженным. Как и другие аутоиммунные заболевания, АИТ с повышенной частотой встречается у больных псориазом. Коррекция недостаточности функции щитовидной железы L-тироксином может привести к улучшению течения псориаза. Вместе с тем показано, что антитиреоидные препараты пропилтиоурацил и метилтиоурацил, мерказолил, метимазол также способны вызывать клиническое улучшение у больных псориазом. Однако это связывают не с собственно антитиреоидным эффектом, а с антиоксидантной, противовоспалительной, антипролиферативной и иммуномодулирующей активностью этих препаратов.
Положительное влияние системных и местных глюкокортикоидов на проявления псориаза известно давно и не вызывает никаких сомнений, однако его связывают не с наличием у больных дефицита эндогенных глюкокортикоидов, то есть не с гормонально-заместительными свойствами глюкокортикоидов, а с их иммуносупрессивной, противовоспалительной и антипролиферативной активностью. Системному применению глюкокортикоидов (внутрь и в инъекциях) при псориазе препятствует их высокая токсичность при хроническом применении (кушингоидный синдром, отёки, повышение артериального давления и др.) и риск сильного обострения заболевания и даже его трансформации в более злокачественно текущую, более агрессивную форму при попытке отмены или снижения дозы глюкокортикоидов. Поэтому эти препараты для системного применения при псориазе резервируют только для очень кратковременного купирования очень сильных обострений. Однако у некоторых больных наблюдается редкое сочетание псориаза с истинной недостаточностью глюкокортикоидной функции коры надпочечников (болезнью Аддисона), причём предполагается аутоиммунная природа деструкции ткани коры надпочечников. Таким больным показан приём небольших, физиологически заместительных, доз глюкокортикоидов. У других больных псориаз может сочетаться с наличием других аутоиммунных или ревматических заболеваний, при которых, при условии достаточно тяжёлого их течения, системное применение глюкокортикоидов также может быть оправданным.
Вирусная теория псориаза
Вирусная теория происхождения псориаза до сих пор является одной из спорных. До сих пор появляются научные работы как в пользу этой теории, так и против неё.
Связь с другими аутоиммунными заболеваниями
Национальный институт сердца, легких и крови (National Heart, Lung, and Blood Institute — США) в исследовании, опубликованном в журнале Arteriosclerosis, Thrombosis and Vascular Biology подтвердил связь псориаза с хроническим воспалением сосудов, что доказывает связь псориаза и васкулита.
Диагностика псориаза
Диагноз псориаза обычно несложен и основывается на характерном внешнем виде кожи. Не существует каких-либо специфичных для псориаза диагностических процедур или анализов крови. Тем не менее, при активном, прогрессирующем псориазе или тяжёлом его течении могут быть обнаружены отклонения в анализах крови, подтверждающие наличие активного воспалительного, аутоиммунного, ревматического процесса (повышение титров ревматоидного фактора, белков острой фазы, лейкоцитоз, повышенная СОЭ и т. п.), а также эндокринные и биохимические нарушения. Иногда бывает необходима биопсия кожи для исключения других заболеваний кожи и гистологического подтверждения (верификации) диагноза псориаза. При биопсии кожи больного псориазом обнаруживаются скопления так называемых телец Рете, утолщение слоя кератиноцитов, их гистологическая незрелость, массивная инфильтрация кожи Т-лимфоцитами, макрофагами и дендритными клетками, признаки повышенной пролиферации кератиноцитов и иммунокомпетентных клеток, ускоренный ангиогенез в слое кожи под бляшками. Другим характерным признаком псориаза являются точечные кровоизлияния и легкость возникновения кровотечения из кожи под бляшкой при её соскабливании, что связано как с ускорением ангиогенеза, так и с патологически повышенной проницаемостью и ломкостью сосудов кожи в местах поражения (симптом Ауспитца).
Лечение псориаза
Исследования псориаза в последнее десятилетие привели к появлению новых, высокоэффективных и узконаправленных (таргетных) средств и методов лечения тяжёлых форм псориаза. Некоторые из этих средств и методов уже получили соответствующие разрешения FDA на применение при псориазе, некоторые другие находятся в фазе III клинических испытаний. Эти новые средства и методы используют последние данные о том, как иммунокомпетентные клетки (Т-клетки, дендритные клетки и макрофаги) инфильтрируют кожу больных псориазом, как они взаимодействуют при помощи химических сигналов (цитокинов) друг с другом, как происходит ангиогенез в коже, что именно вызывает воспаление и повышенную пролиферацию кератиноцитов кожи. В основном, уже имеющиеся новые и ещё разрабатываемые средства лечения псориаза следуют одной из двух главных стратегий: анти-Т-клеточная стратегия и анти-цитокиновая стратегия.
Первым шагом при лечении простого или т.н. "зимнего" псориаза (psoriasis vulgaris) является выявление и устранение возможного дефицита витамина Д в крови. Множественные исследования показали, что применение высоких доз холекальциферола приводит к значительному улучшению состояния пациентов, доводя примерно 70 % из них до ремиссии.
В числе новейших лекарств, нашедших применение при псориазе и влияющих на функцию Т-клеток, — эфализумаб, тимодепрессин, алефацепт и базиликсимаб (симулект). Эфализумаб (который в настоящее время более не продаётся) — это моноклональное антитело, которое блокирует сигнальные молекулы (цитокины), с помощью которых дендритные клетки общаются с Т-клетками и активируют их. Эфализумаб также блокирует молекулы адгезии на клетках эндотелия сосудов, привлекающие Т-лимфоциты. Однако эфализумаб, как оказалось, снижает способность иммунной системы организма бороться с обычно безвредными вирусами, что иногда приводит к развитию тяжёлых, потенциально смертельных вирусных инфекций центральной нервной системы, в частности прогрессирующей мультифокальной лейкоэнцефалопатии. Именно это и привело к отзыву FDA лицензии на эфализумаб и к его изъятию производителем с рынка. Алефацепт также блокирует молекулы, с помощью которых дендритные клетки общаются с Т-клетками. Кроме того, алефацепт также заставляет NK-клетки (естественные киллерные клетки) убивать активированные Т-клетки, что вызывает необходимую иммуносупрессию и уменьшает воспаление. Базиликсимаб непосредственно убивает Т-клетки.
Некоторые другие новейшие препараты, применяемые при псориазе, воздействуют на цитокины, молекулы, которые клетки используют для передачи химических сигналов (в частности, сигналов воспаления и пролиферации) друг другу. Одним из важнейших воспалительных цитокинов в организме является фактор некроза опухолей-альфа (TNF-α), и три новейших препарата — моноклональные антитела инфликсимаб, адалимумаб и химерный продукт соединения ФНО-альфа с частью молекулы иммуноглобулина этанерцепт связываются с TNF-α. Два других важнейших воспалительных сигнала — это интерлейкин-23 (ИЛ-23) и интерлейкин-12. Оба интерлейкина имеют общий домен, общую аминокислотную последовательность, называемую p40. Новейшее лекарство, моноклональное антитело устекинумаб связывается с этим доменом на молекулах ИЛ-23 и ИЛ-12, эффективно нейтрализуя их действие и предотвращая активацию Т-лимфоцитов.
Существуют значительные вариации в эффективности, переносимости и токсичности тех или иных средств и методов лечения псориаза у разных больных. Поэтому поиск дерматологом наиболее подходящего для данного конкретного больного (достаточно эффективного и при этом имеющего приемлемую цену, приемлемую токсичность, частоту и тяжесть побочных эффектов и осложнений, удобство применения, обеспечивающего приемлемое улучшение общего качества жизни больного) метода лечения псориаза обычно представляет собой длительный процесс подбора методом проб и ошибок. Решение об использовании того или иного метода лечения у конкретного больного основывается на типе псориаза, его локализации, площади поражения, степени тяжести поражения, наличии или отсутствии сопутствующего псориатического поражения ногтей и/или суставов, наличии или отсутствии общесистемной симптоматики (такой, как субфебрильная температура, увеличение лимфатических узлов, слабость, утомляемость, вялость, апатия, депрессия, повышенное СОЭ, лейкоцитоз, повышенный уровень мочевой кислоты и др.). Возраст пациента, его пол, качество жизни, наличие сопутствующих заболеваний, отношение пациента к рискам и возможным побочным эффектам и осложнениям терапии, личные предпочтения пациента в отношении системного или местного лечения также должны приниматься во внимание.
В 2008 году FDA одобрило три новых метода лечения псориаза: 1) Таклонекс, новое средство для местного лечения псориаза тела и волосистой части головы, в России продается под названием Ксамиол; 2) Эксимер-лазерная система, испускающая пучок ультрафиолетового излучения высокой интенсивности и предназначенная для лечения среднетяжёлого и тяжёлого псориаза; 3) биологическое лекарство, моноклональное антитело адалимумаб получило разрешение на применение при лечении среднетяжёлого и тяжёлого псориаза. Ранее адалимумаб был утверждён для лечения псориатического артрита.
В сентябре 2014 года FDA одобрило еще один новый патогенетический метод терапии псориаза – апремиласт (торговое название Отесла), пероральный, селективный ингибитор фосфодистеразы 4 (PDE4), у пациентов с умеренной или тяжелой формой бляшковидного псориаза, которые не являются кандидатами на другую системную терапию, включая циклоспорин, метотрексат или псорален и ультрафиолетовое-А облучение (ПУВА) (при отсутствии ответа или наличии противопоказаний, или непереносимости). Решение FDA по псориазу было принято вскоре после одобрения апремиласта для терапии псориатического артрита в марте 2014 г. Псориатический артрит возникает у 10—20 % пациентов с бляшковидной формой псориаза. Апремиласт уменьшает симптомы и проявления заболевания за счет модулирования активности про- и противовоспалительных медиаторов, которые участвуют в патогенезе псориаза и псориатического артрита. Терапия апремиластом уменьшает кожные проявления псориаза, включая бляшки, покраснение или шелушение кожи, кожный зуд и чувство дискомфорта. Кроме того, у пациентов отмечается уменьшение или полное исчезновение отечности и болезненности суставов, в том числе при дактилите, энтезите и улучшение общего состояния.
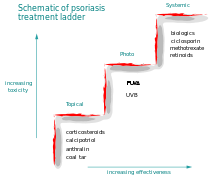
При лечении лёгких форм псориаза дерматологи стремятся использовать наименее токсичные средства и методы лечения, имеющие наименьший риск возможных побочных эффектов. Если поставленные цели лечения не достигнуты, могут быть испробованы другие методы лечения, потенциально более эффективные, но обладающие большей потенциальной токсичностью и имеющие более высокий риск серьёзных побочных эффектов. Лекарства и методы лечения, имеющие значительную токсичность и высокий риск серьёзных побочных эффектов, при этом обычно резервируются для случаев тяжёлого и при этом резистентного к другим, менее токсичным, методам лечения псориаза. Это называется «лестница терапевтических мероприятий».
Обычно в качестве первого шага в лечении псориаза больному предлагается испробовать местное лечение теми или иными мазями, кремами или растворами, наносимыми на поражённые участки кожи. Если местное лечение не приводит к желаемым результатам, следующим шагом терапевтической лестницы является использование УФ-Б облучения кожи (фототерапия) или УФ-А облучения в сочетании с применением химических фотосенсибилизаторов (фотохимиотерапия, или ПУВА-терапия, а также терапия 311 волнами). Если и это не приводит к желаемому эффекту, третьим шагом терапевтической лестницы является применение медикаментов внутрь или в инъекциях. Этот метод называется системным лечением.
Когнитивно-поведенческая психотерапия
Имеются данные, что программы когнитивно-поведенческой психотерапии, помогающие больным псориазом справляться с психологическим дискомфортом, стрессом, депрессией и социофобией, порождаемыми болезнью, могут быть полезным дополнением к традиционным методам лечения псориаза, поскольку снижение уровня стресса и тревожности уменьшает и количество обострений у больных псориазом. В Великобритании сообщество больных псориазом и псориатическим артритом, неправительственная некоммерческая организация, профинансировало исследование, проведённое Манчестерским университетом, с целью разработки программы психотерапии, получившей название «Электронная целевая программа психотерапевтического вмешательства при псориазе», и основанной на модели модифицированной когнитивно-поведенческой терапии. Это исследование является продолжением более раннего исследования, проведённого Fortune D.G. с коллегами по поводу влияния когнитивно-поведенческой терапии на уровень психологического стресса, дистресса, тревожности, на частоту обострений, качество жизни и социальное функционирование больных псориазом.
Психотропные препараты
В лечении псориаза определённое место занимает и использование психотропных препаратов: антидепрессантов, анксиолитиков и, иногда, для потенцирования антидепрессантов — нормотимиков, атипичных антипсихотиков. Антидепрессанты и анксиолитики могут уменьшить или устранить нередко сопутствующую псориазу депрессию, социофобию, тревожность, повысить устойчивость больного к нервно-психическим стрессам и уменьшить частоту обострений на почве стрессов. Некоторые антидепрессанты, прежде всего трициклические (амитриптилин, кломипрамин и др.), обладая антигистаминным действием, могут способствовать уменьшению зуда при псориазе, улучшению ночного сна. Трициклические антидепрессанты и антидепрессанты группы СИОЗСиН (венлафаксин, дулоксетин) также обладают анальгетической активностью и способны уменьшить боль при псориатическом артрите.
Вместе с тем применение психотропных препаратов при псориазе сопряжено с определёнными проблемами: некоторые серотонинергические антидепрессанты, в частности пароксетин, флуоксетин (и, вполне вероятно, вся группа СИОЗС и СИОЗСиН, хотя об этом нет прямых свидетельств) способны вызывать обострения псориаза, в том числе некупируемые традиционными антипсориатическими средствами, такими, как циклоспорин, и проходящие только после отмены вызвавшего обострение препарата. Не менее известна способность вызывать обострения псориаза у препаратов лития, реже у карбамазепина, вальпроатов. Ламотриджин способен вызвать различные кожные проявления, которые легко спутать с обострением псориаза или которые могут косвенно спровоцировать его. Многие психотропные препараты, прежде всего антипсихотики, способны вызывать повышение уровней пролактина и гормона роста в крови, что может оказать неблагоприятное влияние на течение псориаза. Ряд психотропных препаратов способствует увеличению массы тела, развитию ожирения, нарушению чувствительности тканей к инсулину и повышению уровней инсулина и глюкозы в крови вплоть до развития сахарного диабета 2-го типа, что также может неблагоприятно сказаться на течении псориаза. Все эти моменты следует учитывать при выборе психотропных средств у больного псориазом.
Альтернативное лечение
Для симптоматического лечения вульгарного псориаза на некоторых курортах с открытыми термальными источниками в Турции и некоторых других странах используют гидротерапию. Обитающие там рыбки Garra rufa объедают кожу на псориатических бляшках, не трогая здоровых участков. После такого лечения наблюдается улучшение состояния больных на полгода и более. Также есть информация об использовании белемнитов для лечения, но она носит рекламный характер. Существуют публикации об использовании рыбьего жира, как в капсулах, так и в качестве наружного средства, для лечения псориаза. Среди страдающих псориазом имеется практика нанесения на поражённые участки кожи масла расторопши. В 2014 году показано, что силимарин (действующее вещество расторопши), наряду с другими полифенолами растительного происхождения, подавляет пути фактора некроза опухоли, индуцирующие воспаление, свойственное псориазу .
Прогноз
Прогноз условно неблагоприятный, заболевание является хроническим, медленно прогрессирующим, своевременное и адекватное лечение лишь повышает качество жизни, но не устраняет само заболевание. В периоды обострения наблюдается утрата трудоспособности. При отсутствии адекватной медицинской помощи может привести к инвалидности.
День псориаза
Международный день псориаза (World Psoriasis Day) отмечается ежегодно 29 октября под патронатом Международной федерации ассоциаций псориаза (IFPA). Впервые этот день отмечался в 2004 году.
Освобождение от армии по псориазу
Освобождение от армии по псориазу проводится на основании 62 статьи Расписания болезней. В зависимости от формы заболевания призывная комиссия может утвердить категорию годности "В" или "Д". Категория "Д" выставляется при наличии трудно поддающейся лечению распространенной формы псориаза. Категорию годности "В" утверждают при наличии распространенной или ограниченной формы заболевания.
В соответствии с Приложением к Положению о военно-врачебной экспертизе под распространенной формой псориаза понимается наличие 3 и более бляшек на коже различных анатомических областей. Клиническими критериями "трудно поддающегося лечению псориаза" являются:
- неоднократное лечение в стационарных условиях в медицинских организациях, оказывающих медицинскую помощь по профилю "дерматовенерология", не реже 1 раза в 6 месяцев не менее 3 лет подряд;
- неэффективность общей иммуносупрессивной терапии.